The 2024 ACC/AHA/AACVPR/APMA/ABC/SCAI/SVM/SVN/SIR/VESS Guideline for the Management of Lower Extremity Peripheral Artery Disease (ACC/AHA/Multisociety PAD Guideline)
El Comité Conjunto de la American Heart Association (AHA) y American College of Cardiology (ACC) finalmente han publicado la actualización de las Guías de Manejo Clínico de la Enfermedad Arterial Periférica (EAP), que vienen a revisar y renovar a aquellas que editaron en 2016. Remarcable es el título elegido que describe explícitamente una serie de instituciones científicas norteamericanas implicadas en el diagnóstico y tratamiento de la EAP que aportan autores a esta puesta al día, bajo la coordinación de la AHA y ACC.
Esta actualización aporta la evidencia que se deriva de la literatura publicada entre Octubre de 2020 y Junio de 2022 en el campo de la enfermedad arterial periférica, incorporando puntualmente la evidencia de trabajos publicados hasta mayo de 2023 durante el proceso de revisión por pares de las Guías.
Tras una lectura pausada de las mismas, llegamos a la conclusión que no emergen cambios disruptivos en el manejo de la enfermedad, sino más bien ligeros matices en aspectos concretos que se terminan por refinar gracias a recientes ensayos clínicos publicados, pasando a formar parte de nuestro armamentarium científico. De hecho, el estilo editorial con el que están redactadas estas Guías ponen el foco en los aspectos diferenciales de la enfermedad en cuanto a la estratificación diversa de agrupación de nuestra especie _raza, sexo etnias, etc. como más abajo apuntaré con algo más de detalle.
La Guía Clínica 2024 de la AHA/ACC para la EAP destaca la importancia de la enfermedad arterial periférica como un problema de salud pública que a menudo se infravalora y se desatiende en muchas comunidades (léase en el contexto norteamericano) y se asocia con un mayor riesgo de amputación, enfermedades cardiovasculares, deterioro de la calidad de vida (CV) y empeoramiento del estado funcional. En las recomendaciones se hace hincapié en la importancia de evaluar los amplificadores de riesgo relacionados con la EAP y puesta en evidencia de disparidades o diversidades en la salud (conceptos estos a los que se les da cierta preponderancia), así como la planificación del tratamiento basado en el uso eficiente de tratamientos e intervenciones en el estilo de vida centrados en el paciente.
A modo ilustrativo de lo anteriormente resaltado, nótese la “Ilustración Central” creada por el grupo de trabajo de difusión de las Guías PAD 2024 enfatizando las principales novedades, utilizada como herramienta para facilitar la implementación de los principales cambios en la práctica clínica:

Así, resumiríamos los 10 principales mensajes para llevarse a casa:
- La EAP es una enfermedad cardiovascular común asociada a un mayor riesgo de amputación, infarto de miocardio, accidente cerebrovascular y muerte, así como deterioro de la calidad de vida, rendimiento al caminar y estado funcional.
- Esta guía define 4 estadíos/presentaciones clínicas de EAP: EAP asintomática, EAP crónica sintomática (incluida la claudicación), isquemia crónica crítica que amenaza las extremidades, e isquemia aguda de las extremidades.
- El diagnóstico de la EAP en la mayoría de los pacientes se llega a través de la anamnesis, el examen físico y el índice tobillo-brazo en reposo.
- Las disparidades/diversidades (*”disparity” en inglés) de salud en la EAP se asocian con mal pronóstico cardiovascular y de las extremidades, y debe manejarse al paciente desde una perspectiva individual y poblacional, mediante intervenciones coordinadas implicando a los diferentes agentes involucrados tanto en el ámbito clínico cardiovascular como de salud pública.
- Debe prescribirse tratamiento médico para los pacientes con EAP, teniendo como objetivo prevenir eventos cardiovasculares mayores (MACE) y eventos adversos graves para la extremidad (MALE), lo que incluye: antiagregante plaquetario (generalmente en terapia única) y/o antitrombótico, hipolipemiante (específicamente, estatinas de alta intensidad) y terapia antihipertensiva, estrategias de control de la diabetes y el abandono del tabaquismo. El Rivaroxabán (2,5 mg dos veces al día) combinado con la aspirina a dosis bajas (81 mg diarios; en nuestro caso 75mg) es eficaz para prevenir eventos MACE y MALE en pacientes con EAP que no presentan un riesgo de sangrado elevado.
- El ejercicio estructurado es un componente central de la atención a los pacientes con EAP. Incluye ejercicio supervisado y programas de ejercicio estructurado no supervisado de cumplimentación domestica ambulatoria por el paciente.
- La Revascularización (endovascular, quirúrgica o híbrida) debe indicarse para prevenir la pérdida de extremidades en personas con isquemia crónica crítica que amenaza a la extremidad pudiéndose utilizar para mejorar la CV y el estado funcional en pacientes con claudicación que no responde a la terapia médica y el ejercicio estructurado.
- El cuidado de los pacientes con EAP, y especialmente de aquellos con isquemia crónica que amenaza las extremidades, se optimiza cuando se maneja por un equipo multidisciplinar.
- El cuidado de los pies es crucial en los pacientes con EAP en todos los estadíos/presentaciones clínicas y abarca desde la atención preventiva y la educación del paciente hasta la atención avanzada en el entorno de la isquemia crónica con amenaza de la extremidad. Los podólogos y otros especialistas con experiencia en el cuidado de los pies, las terapias de cicatrización de heridas y la cirugía del pie son miembros importantes del equipo multidisciplinar.
- El Plan de Acción Nacional de la EAP esboza 6 líneas/objetivos estratégicos para mejorar su concienciación, la detección y tratamiento. Este plan se reconoce como una de las principales prioridades a impulsar por el Comité de Redacción de estas Guías Clínicas.
Igualmente se explicitan en las propias Guías 2024 las principales novedades o diferencias con las Guías primigenias de la AHA/ACC 2016 y con las más recientemente publicadas por la Sociedad Europea de Cardiología en coordinación con la Sociedad Europea de Cirugía Vascular (ESC/ESVS) de 2017. Subráyese las sutiles aportaciones de la actualización:
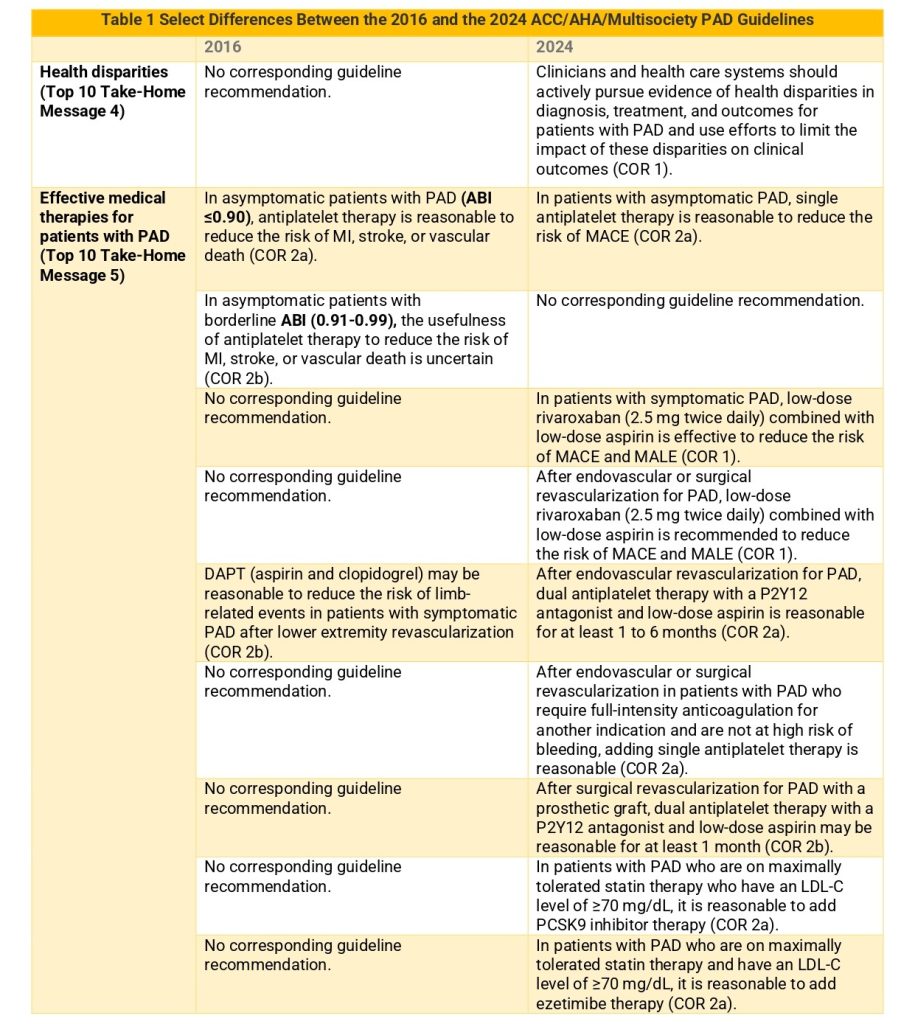
ABI = ankle-brachial index; ACC = American College of Cardiology; AHA = American Heart Association; COR = Class of Recommendation; DAPT = dual antiplatelet therapy; LDL-C = low-density lipoprotein-cholesterol; MACE = major adverse cardiovascular events; MALE = major adverse limb events; MI = myocardial infarction; PAD = peripheral artery disease.
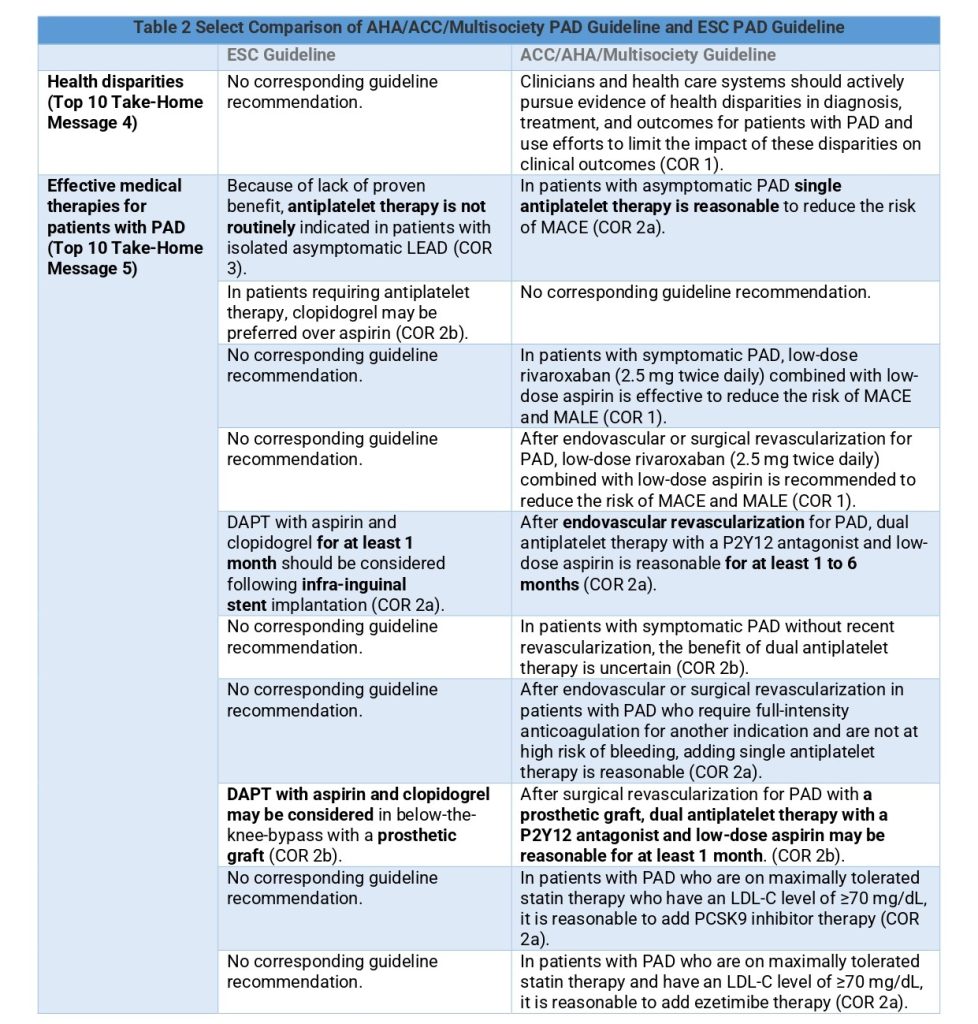
ACC = American College of Cardiology; AHA = American Heart Association; COR = Class of Recommendation; DAPT = dual antiplatelet therapy; ESC = European Society of Cardiology; LDL-C = low-density lipoprotein-cholesterol; LEAD = lower extremity artery disease; MACE = major adverse cardiovascular events; MALE = major adverse limb events; PAD = peripheral artery disease.
Referencia: Heather L. Gornik, Herbert D. Aronow, et al. 2024 ACC/AHA/AACVPR/APMA/ABC/SCAI/SVM/SVN/SVS/SIR/VESS Guideline for the Management of Lower Extremity Peripheral Artery Disease: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol;83(24):2497-2604. ISSN 0735-1097
https://doi.org/10.1016/j.jacc.2024.02.013.
Acceso: https://www.sciencedirect.com/science/article/pii/S0735109724003814
Dr. Joaquín de Haro Miralles

Angiología y Cirugía Vascular.
Hospital Universitario Getafe, Madrid.


